Num primeiro momento, ouvir de seu oftalmologista que é necessário fazer um transplante ocular parece assustador, mas atualmente, este é um dos procedimentos mais comuns na oftalmologia, utilizado para restaurar a visão em pacientes com córneas danificadas por doenças como ceratocone, distrofia de Fuchs, edema de córnea pós-cirúrgico chamado Ceratopatia Bolhosa Pseudofácica ou qualquer afecção que promova a perda do endotélio corneano. Entre as técnicas disponíveis, o Transplante de Membrana Descemet e Endotélio (DMEK) tem se destacado como um dos métodos mais avançados.
O Transplante de Membrana Descemet e Endotélio (DMEK) é minimamente invasivo, oferece recuperação mais rápida, menor risco de rejeição e resultados visuais superiores em comparação a técnicas tradicionais, como o DSAEK ou o transplante penetrante (PK). Entretanto, o procedimento requer treinamento específico em técnica cirúrgica e manuseio de tecidos, o que nos aponta a importância do cuidado na escolha do profissional que fará a cirurgia.
Neste artigo, exploramos como funciona o DMEK, suas indicações, a forma como é feita a cirurgia, as vantagens da técnica e o que esperar do pós-operatório.
O que é o transplante DMEK?
O DMEK (Descemet Membrane Endothelial Keratoplasty) é um tipo de transplante lamelar posterior, que substitui apenas as camadas internas danificadas da córnea (o endotélio e a membrana de Descemet), preservando as estruturas saudáveis. Essa técnica é especialmente indicada para pacientes com disfunção endotelial, na qual o prejuízo está localizado na camada mais interna da córnea, responsável por manter sua transparência.
Principais indicações desse transplante:
1. Distrofia de Fuchs
• Principal indicação da DMEK.
• Doença endotelial bilateral e progressiva caracterizada por perda de células endoteliais e presença de guttata.
• Ideal para casos em que o estroma está preservado ou pouco espessado.
2. Ceratopatia bolhosa pseudofácica
• Descompensação endotelial após cirurgia de catarata (frequentemente complicada).
• A DMEK é indicada quando há edema persistente, dor, e bolhas epiteliais.
• Pode ser combinada com troca de LIO, se necessário.
3. Ceratopatia endotelial pós-trauma
• Trauma cirúrgico (cirurgias intraoculares), contuso ou por queimadura térmica ou química que levou à falência endotelial.
• Importante avaliar se há outras lesões que contraindiquem o procedimento.
4. Ceratopatia bolhosa afácica ou pseudofácica (sem trauma evidente)
• Situações em que o endotélio falhou sem causa definida evidente.
• Muitas vezes associada a LIOs antigas ou mal posicionadas.
5. Falência de enxerto anterior (DSEK ou PKP)
• Falência endotelial após DSAEK ou ceratoplastia penetrante.
• A DMEK pode ser realizada como “retransplante”, desde que o restante do botão esteja transparente e o problema seja exclusivamente endotelial.
6. Ceratopatia endotelial associada a uveítes (casos selecionados)
• Deve-se ter cautela: inflamação crônica pode afetar o prognóstico.
• Selecionar casos de inflamação bem controlada e com bom seguimento.
7. Distrofia endotelial congênita hereditária (CHED – Congenital Hereditary Endothelial Dystrophy)
• Pode ser autossômica recessiva (CHED2) ou, mais raramente, dominante (CHED1).
• Endotélio ausente ou gravemente disfuncional desde o nascimento ou primeiros anos de vida.
• A córnea é difusamente opaca, espessada, sem sinais inflamatórios.
• Em casos selecionados (principalmente adolescentes ou adultos com córnea ainda clara), a DMEK pode ser considerada.
8. Síndrome de Iridocorneal Endotelial (ICE)
• Embora não seja uma distrofia no sentido genético clássico, é uma doença endotelial adquirida com comportamento distrofiforme.
• Envolve proliferação endotelial anômala, atrofia de íris e sinequias.
• DMEK pode ser tentada em casos selecionados, mas o prognóstico é reservado devido à recorrência da doença e alterações anatômicas.
9. Distrofia de posterior polimorfa (PPMD ou PPCD – Posterior Polymorphous Corneal Dystrophy)
• Distrofia rara, muitas vezes bilateral e assimétrica, com alterações endoteliais de padrão epitelial.
• Pode cursar com descompensação endotelial progressiva e edema.
• DMEK pode ser indicada em fases tardias com perda visual significativa por edema.
10. Distrofia endotelial associada ao gene COL8A2
• Mutação genética associada a formas precoces e agressivas de distrofia de Fuchs (Fuchs de início precoce).
• Pode levar à descompensação ainda em pacientes jovens (20–40 anos).
• DMEK é uma opção precoce nesses casos.
Como a cirurgia é realizada?
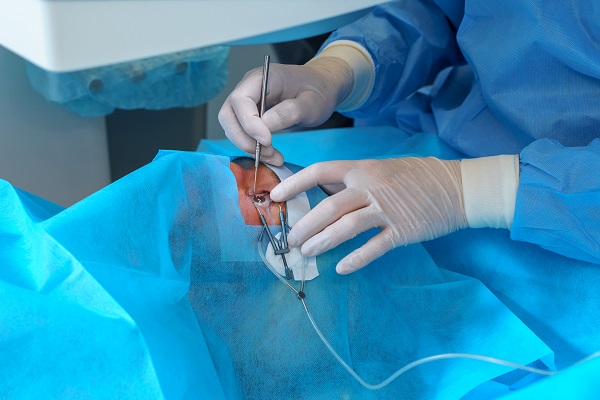
- Preparação do Tecido: a córnea do doador é cuidadosamente preparada pelo cirurgião momentos antes da cirurgia, isolando uma fina camada de endotélio e membrana de Descemet (com apenas 20 micrômetros de espessura).
- Remoção do Tecido Danificado: sob microscópio cirúrgico, o cirurgião remove apenas a camada doente do paciente, sem necessidade de pontos.
- Inserção do Enxerto: o tecido doador é inserido no olho por meio de uma pequena incisão (2-3 mm) e posicionado com o auxílio de uma bolha de ar ou gás.
- Fixação Natural: o paciente deve permanecer em repouso por 24-48 horas para que o enxerto adira naturalmente.
5. Duração da Cirurgia: cerca de 30 a 60 minutos (geralmente sob anestesia local e sedação leve).
Vantagens do DMEK em comparação a outros transplantes
| Característica | DMEK | DSAEK | Transplante Penetrante (PK) |
| Espessura do Enxerto | Muito fino (20 µm) | Mais espesso (100-200 µm) | Espes. total da córnea |
| Recuperação Visual | Rápida (semanas) | Mais lenta (meses) | Lenta (6-12 meses) |
| Risco de Rejeição | Menor (5-10%) | Moderado (10-15%) | Alto (15-30%) |
| Qualidade da Visão | Excelente | Boa | Variável |
| Pontos Cirúrgicos | Não requer | Pode requerer | Sempre requer |
Pós-operatório e recuperação
✅ Primeiras 24-48 horas: repouso com a face para cima para ajudar na fixação do enxerto.
✅ Colírios: uso de anti-inflamatórios e antibióticos por várias semanas.
✅ Atividades: evitar esforço físico e esfregar os olhos por 1 mês.
✅ Melhora Visual: a visão começa a melhorar em 1-2 semanas, com estabilização em 3-6 meses.
Possíveis complicações:
- Descolamento do enxerto (pode exigir reposicionamento);
- Falência do enxerto (edema persistente pós-operatório, requer troca do tecido);
- Rejeição imunológica (controlável com colírios);
- Edema corneal residual (geralmente temporário);
- Aumento transitório da pressão intra-ocular (bloqueio angular devido a bolha de ar na câmara anterior);
Entenda por que o DMEK é considerado o “padrão ouro” para doenças endoteliais
Entre os motivos pelos quais esse tipo de transplante é considerado “padrão ouro em transplante de córnea estão:
- Recuperação visual mais rápida em que os pacientes atingem 20/20 em semanas, não em meses.
- Menor risco de rejeição do enxerto, devido à menor quantidade de tecido transplantado.
- Preservação da estrutura da córnea, pois o DMEK substitui apenas a camada endotelial danificada, preservando as outras camadas da córnea.
- Resultados ópticos superiores aos de outras técnicas, sem distorções induzidas por pontos ou espessura excessiva.
- Procedimento menos invasivo, sem pontos e com menor chance de astigmatismo induzido.
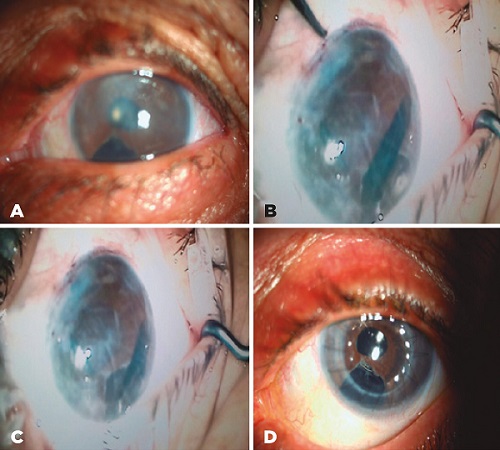
Certamente, o Transplante de Membrana Descemet e Endotélio revolucionou o tratamento de doenças endoteliais, oferecendo uma alternativa mais segura, eficiente e com recuperação acelerada em comparação a técnicas antigas.
Se você sofre de edema corneal ou distrofia de Fuchs, consulte um oftalmologista especializado em córnea para avaliar se esse procedimento é indicado para seu caso.
Vamos cuidar disso juntos?
Com anos de experiência, meu foco é ajudar os pacientes a VEREM o mundo da melhor maneira possível por meio de tratamentos modernos e de acordo com cada particularidade. Vamos agendar uma consulta e entender como podemos cuidar da sua saúde?
Dra Terla Castro
Médica Oftalmologista
CRM 22717
RQE 13628
Especialista em Córnea, Cirurgia do Ceratocone, Cirurgia Refrativa, Cirurgia de Catarata, Implante de Lentes intraoculares e Lentes de Contato.
UNIDADE ZONA NORTE
AV. CARLOS GOMES, 700 CJ. 301 – PORTO ALEGRE
WHATSAPP CLÍNICA OCULAR: (51) 99548 5666
TELEFONE FIXO CLÍNICA OCULAR: (51) 32731134
UNIDADE ZONA SUL
AV. DIÁRIO DE NOTÍCIAS, 200 SALA 1007
ED. CRISTAL TOWER BARRA SHOPPING SUL
WHATSAPP CLÍNICA OCULAR: (51) 99861 2140
TELEFONE FIXO CLÍNICA OCULAR: (51) 2312.22.38